Voor het Tijdschrift GZ-Psychologie schreef ik een serie artikelen over het thema Trauma en Schuld. Deze tref je vanaf nu kosteloos op dit kennisnet. Dit eerste stuk betreft een inleiding.
In onderstaand stuk neem ik met je door:
- De impact van schuldgevoelens na trauma.
- Hoe schuldgevoelens na trauma ontstaan.
- Welke interpretatiefouten hier een rol bij spelen.
- Verklaringsmodellen vanuit de leertheorie.
- Empirisch onderzoek naar schuldgevoel na trauma.
Impact van schuldgevoel na trauma
Tot een aantal jaar geleden was er in onderzoek naar- en in de behandeling van traumatische gebeurtenissen vooral aandacht voor de angstsymptomen die een traumatische gebeurtenis met zich meebrengt. Zo viel de classificatie PTSS in de DSM onder de groep ‘Angststoornissen.’ De laatste jaren is daar verandering in gekomen; er is in toenemende mate aandacht voor het feit dat traumatische gebeurtenissen ook andere emoties dan alleen angst met zich meebrengen en voor het gegeven dat ook andere emoties een centrale rol kunnen hebben in het ontstaan en voortduren van de klachten. Als gevolg daarvan valt PTSS – met het uitkomen van de DSM-5 – niet langer onder de groep ‘Angststoornissen’, maar onder de groep ‘Trauma- en stressor-gerelateerde stoornissen’ en zijn woede, schuld en schaamte (naast angst) als primaire negatieve gemoedstoestand in de DSM toegevoegd.
Met name voor schuldgevoelens na traumatische gebeurtenissen is de laatste jaren steeds meer aandacht en dat is belangrijk. Uit onderzoek komt naar voren dat schuldgevoelens samengaan met meer PTSS-symptomen.1 Daarnaast zorgen schuldgevoelens na trauma ook voor zwaardere symptomen, zoals suïcidale ideaties.2 Tot slot lijken schuldgevoelens na trauma in de praktijk – met de eerste-keus PTSS-richtlijnbehandelingen Prolonged Exposure en EMDR – doorgaans minder goed behandelbaar dan de angstklachten. Klinisch psycholoog Iva Bicanic, topdeskundige op het gebied van herstel na seksueel misbruik, stelt zelfs dat schuldgevoelens de meest hardnekkige van alle klachten zijn.3 Aanvullende behandelinterventies zijn dan vaak vereist.
Trauma, schuld en PTSS
Schuldgevoelens en zelfverwijt onder trauma-slachtoffers zijn veel voorkomend. Er zijn studies die aantonen dat schuld- (of schaamte-)gevoelens meer onder PTSS-patiënten voorkomen dan angstgevoelens.4 En ook uit de praktijk zijn veel voorbeelden te geven van patiënten die met overmatige schuldgevoelens kampen, zoals een slachtoffer van seksueel misbruik die zichzelf verwijt dat het seksueel misbruik heeft plaatsgevonden; of een partner van iemand die zich gesuïcideerd heeft en die zich er schuldig over voelt dat ze de suïcide niet kon voorkomen; of een overlevende van een dodelijk verkeersongeval die zichzelf (terecht of onterecht) verwijt dat het verkeersongeval heeft plaatsgevonden. Zo zijn er vele voorbeelden te noemen van PTSS-patiënten die kampen met overmatige schuldgevoelens.
Er is de afgelopen jaren veel onderzoek gedaan naar de vraag hoe traumatische gebeurtenissen, schuld en PTSS-symptomen elkaar beïnvloeden. De onderzoekers Pugh e.a.5 vonden in een review-studie naar 27 studies dat het overgrote merendeel van de studies een positief verband vond tussen de aanwezigheid van schuldgevoelens en PTSS. Zij noemen vier mogelijke verbanden tussen trauma, schuld en PTSS: 1) trauma gerelateerde schuld speelt een oorzakelijke rol in de ontwikkeling van PTSS-symptomatologie; 2) PTSS-symptomatologie speelt een oorzakelijke rol bij het ontstaan van schuldgevoelens; 3) schuldgevoel en PTSS-symptomatologie zijn beide producten van een traumatische gebeurtenis die eerder naast elkaar ontstaan dan dat deze elkaar veroorzaken; en 4) nauw aan schuldgevoelens verwante concepten, zoals schaamte, mediëren de link tussen trauma en PTSS (dit proces overlapt met schuldgevoelens).
Naar de vraag hoe deze factoren elkaar beïnvloeden, zal de komende tijd nog veel onderzoek moeten worden gedaan. Wel is uit experimenteel onderzoek naar voren gekomen dat schuldgevoelens tijdens en na afloop van een traumatische gebeurtenis voor significant meer intrusies zorgen, dan wanneer schuldgevoelens niet aanwezig zijn.
De onderzoekers Bub & Lommen6 onderzochten in een experimentele setting de invloed van schuld inducerende boodschappen tijdens een ‘traumatische’ gebeurtenis op intrusieve herbelevingen in de periode na het trauma. Zij vonden dat de onderzoeksgroep die tijdens een licht traumatische gebeurtenis een schuld-inducerende boodschap kreeg in de periode na het trauma beduidend meer intrusieve herbelevingen rapporteerde dan de groep die een licht traumatische gebeurtenis onderging zonder een schuld-inducerende boodschap. Ook de impact van de intrusies was bij de ‘schuldige groep’ beduidend sterker. Trauma-gerelateerde schuldgevoelens zijn dus een bepalende factor in het ontstaan van PTSS-symptomen.
Oktedalen e.a.7 onderzochten eveneens de invloed van schuldgevoelens op PTSS-symptomen en andersom. Door metingen tijdens de exposure-behandeling vonden zij dat een afname in schuldgevoelens een goede voorspeller bleek van een afname in PTSS-symptomen. Maar bleek het omgekeerde niet waar te zijn: afname van PTSS-symptomen was geen voorspeller van een afname in schuldgevoel. Hieruit kan de conclusie worden getrokken dat schuldgevoelens van invloed zijn op het voortduren van andere PTSS-symptomen.
Hoe ontstaan schuldgevoelens na trauma?
Er zijn verschillende verklaringen te geven voor hoe schuldgevoelens na trauma ontstaan. Hierbij lijken zowel sociale als psychologische processen een rol te spelen. Hieronder lichten we enkele van deze processen toe.
Schuldgevoelens kunnen ontstaan doordat slachtoffers van traumatische gebeurtenissen impliciet of expliciet beschuldigende opmerkingen uit hun omgeving krijgen. Deze beschuldigende opmerkingen kunnen van verschillende kanten komen. In een volgende bijdrage zal ik dit nader toelichten.
Psychologische factoren
Naast de bovengenoemde sociale processen spelen interne (psychologische) processen een rol bij het ontstaan en voortduren van schuldgevoelens na trauma. Deze psychologische processen komen vaak voort uit cognitieve vertekeningen, ook wel denkfouten genoemd. Tijdens een cognitief-gedragstherapeutische behandeling zul je deze interpretatiefouten willen omvormen. Een belangrijke rol bij deze cognitieve vertekeningen is het proces van ‘assimilatie’.
Assimilatie
Assimilatie is het proces waarbij een traumatische gebeurtenis (onterecht) binnen de bestaande schema’s wordt waargenomen en verwerkt. Schema’s zijn fundamentele opvattingen over het zelf, de ander en de wereld. Vaak hebben we als mens een fundamenteel idee dat we invloed op gebeurtenissen hebben. Als ons een ongewenste gebeurtenis van seksueel misbruik overkomt, kunnen we die gebeurtenis zo ‘assimileren’ dat het binnen het bestaande schema van ‘controle’ past. En zo kunnen we de gebeurtenis gaan zien als iets wat we zelf gewild/uitgelokt hebben, om daarmee het schema dat we invloed op gebeurtenissen hebben overeind te houden.
Overigens lijkt het erop dat het niet ongewoon is dat slachtoffers van seksueel misbruik daadwerkelijk aan het seksueel misbruik meewerken, of het uit zichzelf uitlokken.8 Dat kan verschillende aanleidingen hebben. Als aannemelijke redenen om mee te werken of het uit te lokken worden genoemd: dwang, manipulatie, dreiging, chantage, onwetendheid, sedatie, overleven, controle, denken dat het normaal is, of het voorkomen van erger. Een bekend, hieraan gerelateerd fenomeen is het Stockholmsyndroom. Dit fenomeen, dat vooral bekend is bij gijzelingen, houdt in dat de gegijzelde sympathie krijgt voor de gijzelnemer, met hem samenwerkt en hem verdedigt. In deze situaties is goed te begrijpen dat het slachtoffer achteraf met schuldgevoelens over de traumatische gebeurtenis kampt.
Just-world-bias
Een specifieke mentale bias die voor schuldgevoelens kan zorgen, is de ‘just-world’-bias. Deze bias gaat erover dat we de stellige overtuiging hebben dat de wereld rechtvaardig is en dat alle gebeurtenissen vanuit rechtvaardigheid begrepen kunnen worden. ‘Als je iets naars overkomt, zul je het er zelf naar gemaakt hebben.’ Zowel naasten van trauma-slachtoffers als trauma-slachtoffers zelf kunnen deze bias hebben. Zoals we net hebben gelezen, kunnen naasten van het traumaslachtoffer uitspraken doen die de schuld van het trauma bij het slachtoffer neerleggen. En omdat veel traumaslachtoffers zelf ook (onbewust) geloven in dit just-world-principe, is er weinig voor nodig om het schuldgevoel bij slachtoffers te activeren.
Het blijft belangrijk te benadrukken dat het om een bias gaat. Oftewel een denkfout. Want de wereld is (helaas) geen rechtvaardige plaats en er vinden (veel) gebeurtenissen plaats die het slachtoffer niet zijn aan te rekenen. Gelieerd aan deze ‘just-world’-denkfout is de fundamentele opvatting dat we in een veilige wereld leven en dat we zelf controle hebben over het optreden of uitblijven van rampspoed. Zolang we onszelf adequaat gedragen, zal ons geen rampspoed overkomen. Treedt rampspoed toch op, dan zullen we vast zelf iets verkeerd hebben gedaan (en is het dus onze schuld).
Hindsight-bias
Een andere vervorming van een traumatische gebeurtenis kan voortkomen uit de zogenaamde ‘hindsight-bias’. De hindsight-bias gaat erover dat iemand vooraf had moeten weten wat er zou gaan gebeuren, terwijl iemand dat logischerwijs niet kon weten. Bijvoorbeeld: “ik had kunnen weten dat iemand me iets aan zou doen, want ik liep in het donker alleen over straat”. Ook de hindsight-bias dient ertoe bestaande schema’s (bijvoorbeeld dat de wereld een veilige plaats is) intact te laten. Een slachtoffer van trauma kan door deze vertekening voor toekomstige situaties het gevoel behouden invloed te hebben op optreden van voorspoed en onheil. Het nadeel van deze vertekening is dat een slachtoffer (onterecht) last kan hebben van sterke schuldgevoelens over het trauma.
Onderscheid schuld en angst
Zoals eerder genoemd, was er in het onderzoek naar- en de behandeling van traumatische gebeurtenissen met name aandacht voor de angstsymptomen. Zo viel de DSM-classificatie PTSS eerder onder de groep ‘angststoornissen’. Het is belangrijk in te zien dat ook schuldgevoelens wezenlijk verschillen van angstgevoelens. Om dat duidelijk te maken, zal ik doornemen hoe we angst- en schuldgevoelens na trauma ook leertheoretisch het best kunnen begrijpen. In een cognitief-gedragstherapeutische behandeling plaatsen we de angst- en schuldgevoelens in zogenaamde betekenisanalyses.
Trauma en Schuld: de leertheorie
Angstgevoelens verwijzen met name naar datgene wat we vrezen, oftewel naar wat we vrezen dat er in de toekomst zal plaatsvinden, bijvoorbeeld de vrees dat een sterke herinnering aan een traumatische gebeurtenis tot overspoeling zal leiden; of de vrees dat opnieuw in een auto rijden tot weer een ongeval zal leiden. In betekenis-analytische termen geven we dat aan met een verwachtingsrelatie, oftewel een sequentiële betekenisanalyse waarbij een relatief onschuldige situatie (stimulus) de voorspeller is van een intrinsiek rampzalige gebeurtenis die daarna zal plaatsvinden. Hieronder staan daarvan een aantal voorbeelden die veel voorkomen bij trauma-slachtoffers:
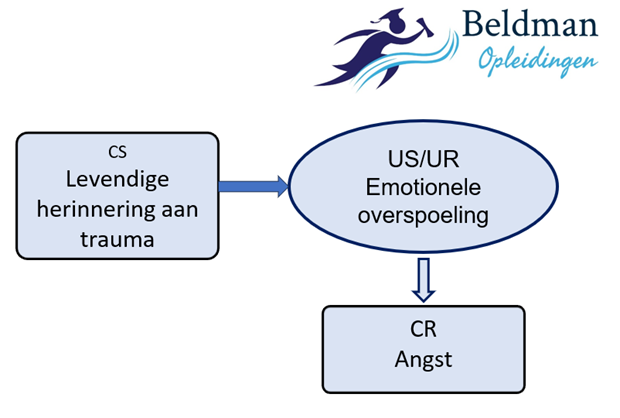
Afbeelding 1: Trauma en Schuld, sequentiele betekenisanalyse 1.
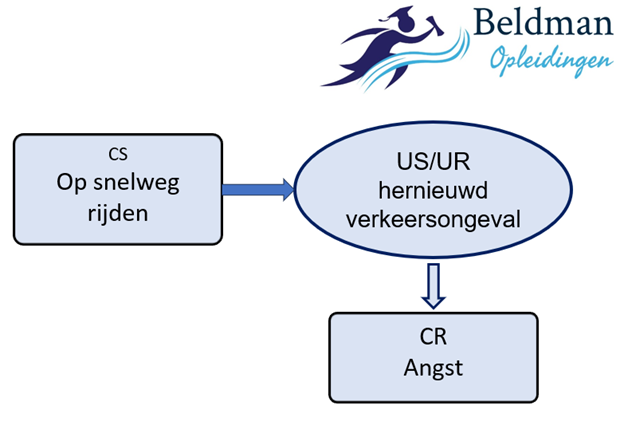
Afbeelding 2: Trauma en Schuld, sequentiele betekenisanalyse 2
De relatief neutrale situaties (CS) voorspellen dus iets catastrofaals (US/UR) en brengen daardoor angst (CR) met zich mee. Dé interventie die aangrijpt op dit type verwachtingsrelaties is exposure, oftewel blootstelling aan de relatief neutrale situatie (in deze voorbeelden de levendige herinnering of: auto rijden op de snelweg), om daarmee iemand de ervaring op te laten doen dat wat iemand vreest (de rampverwachting) niet optreedt. Dat noemen we verwachtingsdisconfirmatie. Exposure werkt goed bij dit type verwachtingsrelaties en werkt dan dus goed om angstgevoelens te laten afnemen.
Daarnaast is het voortduren van angstgevoelens ook goed te begrijpen vanuit een referentiële betekenisanalyse, waarbij kerngebeurtenissen worden geactiveerd. In dat geval doet een relatief neutrale gebeurtenis (CS) terugdenken aan een eerdere gebeurtenis en brengt deze daardoor angst met zich mee.
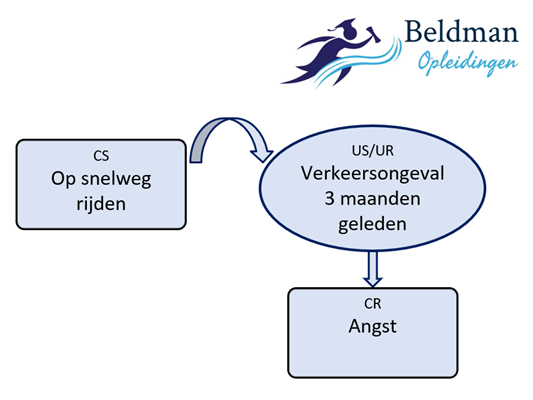
Afbeelding 3: Trauma en Schuld, referentiele betekenisanalyse 1
Autorijden op de plaats waar een eerder ongeluk plaatsvond, roept in dit geval een herbeleving op van het eerder meegemaakte auto-ongeval en daardoor brengt het overmatige angst met zich mee. De interventie EMDR grijpt aan op dit type verband. Tijdens EMDR wordt de US/UR-representatie (oftewel de herinnering aan het eerder meegemaakte ongeval) geactiveerd, waarna de emotionele lading van die herinnering wordt gereduceerd door het aanbieden van een afleidende taak.
Met deze analyses verklaren we hoe we het voortduren van angstgevoelens na trauma het best kunnen begrijpen. Instandhouding van schuldgevoelens echter, is niet zozeer vanuit bovenstaande analyses te begrijpen, maar eerder vanuit betekenisverlening waarin kernthema’s worden geactiveerd. Schuldgevoelens gaan namelijk niet over wat we vrezen dat er (in de toekomst) zal plaatsvinden, maar over hoe we ons eigen handelen rondom de traumatische gebeurtenis evalueren. Schuldgevoelens zijn daarom vooral goed te begrijpen vanuit referentiële betekenisanalyses waarin kernthema’s worden geactiveerd.
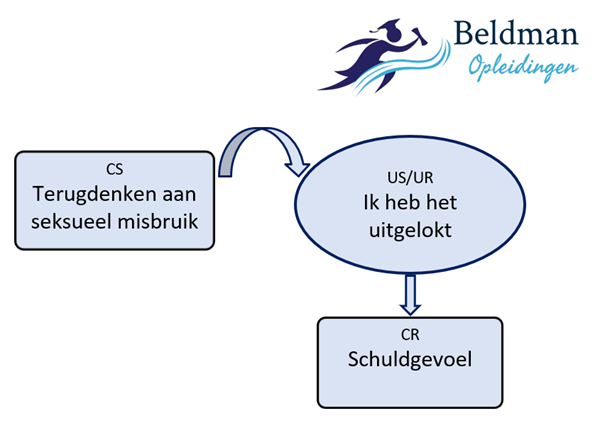
Afbeelding 4: Trauma en Schuld, referentiele betekenisanalyse 2
Eerder stelden we al vast dat exposure (en dus ook de bij PTSS eerste-keus richtlijn-behandeling Imaginaire Exposure) vooral te begrijpen is vanuit het falsificeren van verwachtingen, oftewel verwachtingsdisconfirmatie. Uit bovenstaande analyses wordt duidelijk dat schuldgevoelens niet zozeer vanuit verwachtingsrelaties verklaard worden. Dat zou betekenen dat exposure bij schuldgevoelens minder goed werkt en dat aanvullende interventies nodig zijn. Daarnaast lijkt het er op basis van bovenstaande analyses op dat ook voor de andere eerste-keus-richtlijn-behandeling EMDR aanvullende interventies nodig zijn om schuldgevoelens effectief te behandelen.
Trauma en schuld: empirisch onderzoek
Vanuit theoretisch oogpunt is het dus aannemelijk dat aanvullende interventies benodigd zijn. Dit wordt vanuit empirisch onderzoek deels ondersteund, waarbij gezegd moet worden dat de onderzoeksuitkomsten niet geheel eenduidig zijn.
Zo is er onderzoek dat aantoont dat ook bij een exposure-behandeling non-fear emoties, waaronder schuldgevoelens, afnemen.9 Maar is er ook onderzoek dat aantoont dat de combinatie van imaginaire exposure en imaginaire rescripting voor een sterkere afname van schuldgevoelens zorgt dan uitsluitend imaginaire exposure.10 Daarnaast is er onderzoek dat aantoont dat Cognitive-Processing Therapy (CPT, een vorm van CGT) voor een sterkere afname van schuldgevoelens zorgt dan Prolonged Exposure.11 Tot slot is er onderzoek dat aantoont dat bij PTSS-patiënten met een comorbide depressie (waar schuldgevoelens vaak een belangrijke klacht bij zijn) imaginaire rescripting effectiever is dan EMDR.12 Een eensluidend antwoord op de vraag wat empirisch gezien de beste behandeling voor deze patiënten is, valt dus nog niet te geven. Toekomstig onderzoek zal hier meer inzicht in moeten geven. Op basis van theorievorming en wat in de literatuur beschreven staat, kunnen wel verschillende aanbevelingen voor deze specifieke patiëntpopulatie worden gegeven.
Conclusie en vervolg
De aanwezigheid van schuldgevoelens na trauma zorgt voor meer en zwaardere PTSS-gerelateerde klachten. Schuldgevoelens na trauma lijken dan ook om extra aandacht en aanpassing in de behandeling van het trauma te vragen. In de toekomstige publicaties zullen we uitgebreider ingaan op de vraag hoe schuldgevoelens zich uiten bij verschillende typen trauma. Zo gaan we in op de vraag hoe schuldgevoelens voorkomen na seksueel misbruik, of na suïcide van een naaste. Hierin zullen we ook bespreken hoe verschillende behandelvormen effectief ingrijpen op schuldgevoelens na trauma, met als uiteindelijk doel de behandeling van schuld na trauma te optimaliseren.
Mocht dit onderwerp je aanspreken, dan is de cursus Imaginaire Exposure en Imaginaire Rescripting bij PTSS of de CGT Vervolgcursus bij Angst, Persoonlijkheid en Trauma voor jou mogelijk interessant. Bij die cursussen gaan we uitgebreid op deze thema’s in. Mocht je daar meer over willen weten, neem dan gerust contact met me op.
Literatuurverwijzing
1. Beck, J.G., e.a. (2011). Exploring negative emotion in women experiencing intimate partner violence: shame, guilt and PTSD. Behavior Therapy, 42, 740–750.
2. Chou, P.H., e.a. (2023). Trauma-related guilt as a mediator between post-traumatic stress disorder and suicidal ideation. Frontiers in Psychiatry, 14: 1131733.
3. Bicanic, I. & Korver, R. (2020). Dichtbij huis, Hoe steun je een kind na seksueel misbruik? Amsterdam: De Arbeiderspers.
4. Hathaway, L.H., Boals, A. & Banks, J.B. (2010). PTSD symptoms and dominant emotional response to a traumatic event: an examination of DSM-IV Criterion A2. Anxiety, Stress, & Coping, 23:1, 119-126. 5. Pugh, L. R., e.a. (2015). The role of guilt in the development of post-traumatic stress disorder: A systematic review. Journal of Affective Disorders, 182, 138–150.
6. Bub, K. & Lommen, M.J.J. (2017) The role of guilt in Post Traumatic Stress Disorder. European Journal of Psychotraumatology, 8:1, 1407202.
7. Øktedalen, T., Hoffart, A., & Langkaas, T. F. (2015). Trauma-related shame and guilt as time-varying predictors of posttraumatic stress disorder symptoms during imagery exposure and imagery rescripting—A randomized controlled trial. Psychotherapy Research, 25, 518–532.
8. Bicanic, I. Maats-Klein, L. & van der Bruggen, M. (2023). Ons plaatje van seksueel misbruik. EMDR Magazine, 32, 100-102.
9. Clifton, E. G., Feeny, N. C., & Zoellner, L. A. (2017). Anger and guilt in treatment for chronic posttraumatic stress disorder. Journal of Behavior Therapy and Experimental Psychiatry, 54, 9–16.
10. Arntz, A., Tiesema, M. & Kindt, M. (2007). Treatment of PTSD: a comparison of imaginal exposure with and without imagery rescripting. J Behav Ther Exp Psychiatry, 38(4):345-70.
11. Resick, P. A., Nishith, P., Weaver, T. L., Astin, M. C., & Feuer, C. A. (2002). A comparison of cognitive-processing therapy with prolonged exposure and a waiting condition for the treatment of chronic posttraumatic stress disorder in female rape victims. Journal of Consulting and Clinical Psychology, 70, 867–879.
12. Assmann, N., Fassbinder, E., Schaich, A., Lee, C. W., Boterhoven de Haan, K., Rijkeboer, M., & Arntz, A. (2021). Differential effects of comorbid psychiatric disorders on treatment outcome in posttraumatic stress disorder from childhood trauma. Journal of Clinical Medicine, 10(16), 3708.


